以長期護理險為支柱的日本養老模式——日本養老體系觀察(下篇)




日本養老模式,長期護理保險制度,中日對比
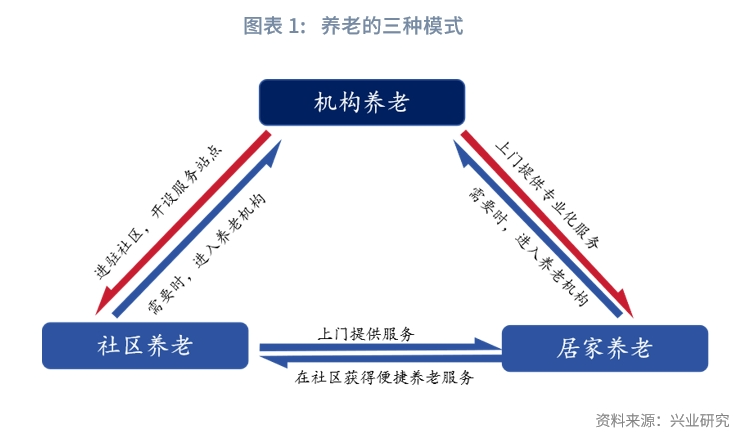
在《日本養老體系觀察(上篇)》中我們詳細比較了中日養老金三支柱。本文我們將繼續剖析日本養老模式,並進行中日對比。養老模式可以分為居家養老、社區養老、機構養老三種模式。
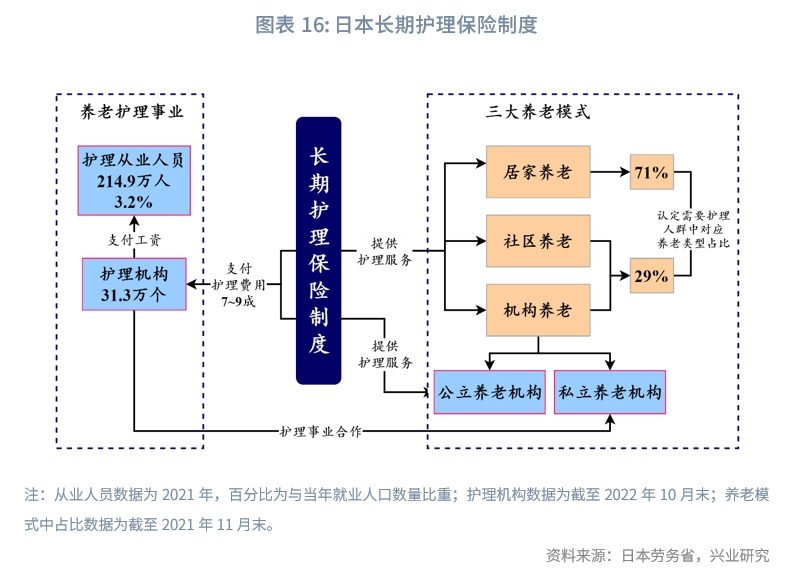
日本養老模式以居家養老為主。參加長期護理保險的被保險人中,居家養老的規模達97%。為滿足三種養老模式的需求,日本形成了類型豐富、數量眾多的護理事業機構,主要包括居家服務事業所、護理預防服務事業所和社區服務事業所等。同時,為方便社區養老集成化,日本的服務型老年住宅模式應運而生,主要為老年人提供住宅租賃並配套相關護理設施。
長期護理險是日本三種養老模式的支柱。長護險覆蓋率極高,強制參與機制下2022年的高齡(65歲以上人口)覆蓋率達99%。長護險保險費由政府與個人按五五比例共同分擔。長護險既是日本老人護理支出的主要來源,制度上70%-90%的護理費用由護理保險支出,2020年的實際自付比率(用戶負擔額/支付費用額)約為7.4%;長護險也是護理事業機構運轉的資金保障,多數主體的護理保險費收入占全部收入的比例在75%以上。
日本的養老模式較為成熟,對我國有較大的借鑒意義。第一,我國長期護理保險尚處於發展初期,需要加快推廣。日本長護險已形成全國統一的模式,而我國長護險試點目前涵蓋49個市/區, “一城一策”的特點比較突出。籌資模式上,尚未形成全國統一的籌資模式,通常由個人、單位、醫保、財政補助為主要資金來源。支付上,我國享受待遇人群要求更嚴,實際享受待遇人數偏低,個人負擔比例較高。
第二,日本的養老服務相關機構類型豐富、定位精細、數量眾多,較好地適應了老年社會的需求。我國的養老機構數量與類型有待進一步豐富。
第三,日本的服務型老年住宅方便社區養老集成化,且供給增長較快,或可以成為存量住宅收購與改造的方向之一。
在《日本養老體系觀察(上篇)》中我們詳細比較了中日養老金三支柱,分析了中日養老的資金來源。而從養老的具體形式來看,養老可以分為三種模式:居家養老、社區養老與機構養老。本文將進一步剖析日本的養老模式,並進行中日對比。
一、日本養老模式
1.1 日本的三類養老模式
日本養老模式主要包括居家養老、社區養老、機構養老三種模式。其中,居家養老模式是覆蓋面最廣的模式。
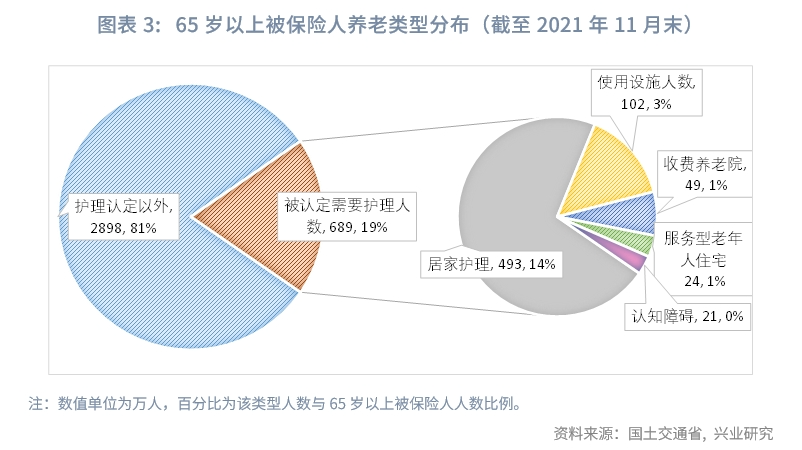
居家養老方面,日本居家養老比例較高,參加長期護理保險的被保險人中,居家養老的規模達97%;需要護理的老年人中,居家護理的規模達85%。日本自1975年起關注居家養老,在居家環境中提供護理服務。截至2021年11月末,長期護理保險認定的65歲以上被保險人規模達3588萬人,其中居家養老的規模達3486萬人(占被保險人比例約97%)。被認定需要護理的人數約690萬人,約有588萬人(占被護理人比例約85%)的老齡人選擇居家護理。[1]
社區養老方面,該模式是日本在2006年起推出並建立的社區護理體系,將醫療及護理工作社區化,形成了以社區為核心的社區綜合照料體系,主要服務類型為醫療、護理、日常生活支援三方面。醫療服務包括家庭醫生負責的常規醫療服務,以及由地區醫院、護理醫院、康復醫院提供的住院醫療服務;護理服務包括小規模多功能型設施提供的日托、短托、上門服務;日常生活支援服務由居民委員會、老年人俱樂部、志願者和非營利組織牽頭提供,如組織經營咖啡館和沙龍、分發食物、幫助購物、排除居家安全隱患等(司馬蕾和井高佑紀,2024)。
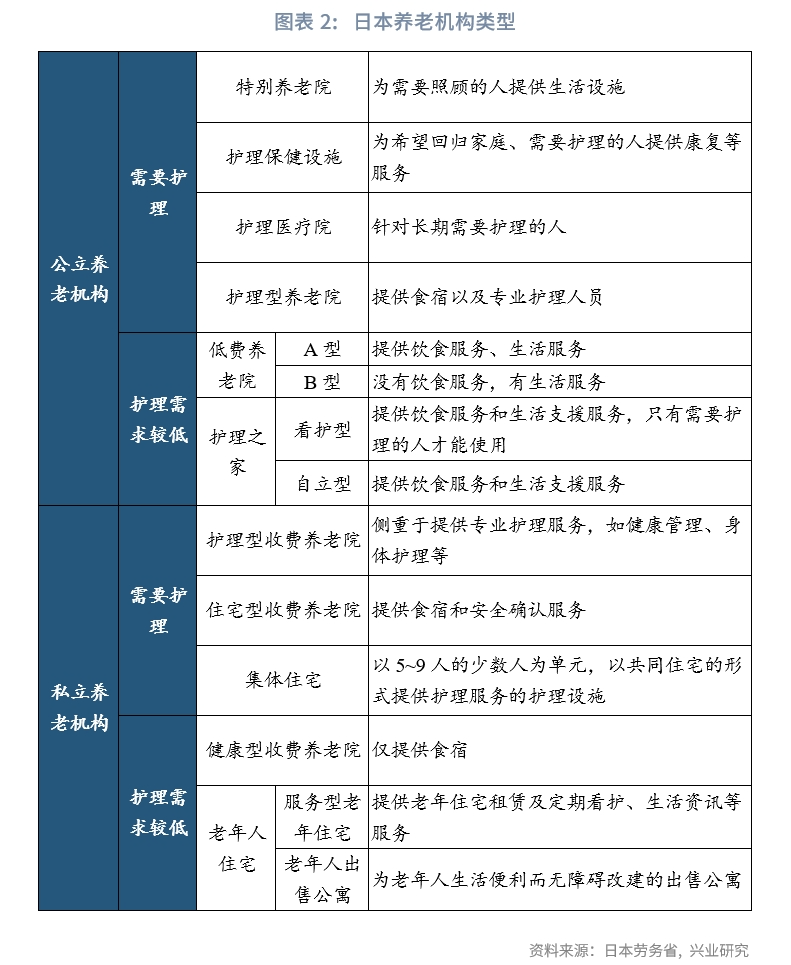
機構養老方面,日本養老機構類型廣泛,按法人資格和運營目的的不同分為公立、私立兩種養老機構。公立養老機構由於費用較低,護理條件較好,通常處於供不應求的狀態。而私立養老機構服務水準較高,可以滿足不同入住者的偏好,但費用相對較高。
從養老機構類型來看,公立養老機構按護理程度及服務需求分為兩大類、八小類。一是面向需要護理的人群:特別養老院,為需要照顧的人提供生活設施;護理保健設施,為希望回歸家庭、需要護理的人提供康復等服務;護理醫療院,針對需要長期護理的人;護理型養老院,提供食宿以及專業護理人員。二是面向不太需要護理的人群:低費養老院 (A型B型),是指免費或低價收容老年人,並為他們提供膳食和其他日常生活必需設施的設施;護理之家,按護理程度又分為看護型和自立型,提供膳食等基礎養老服務。私立養老機構按護理程度及服務需求分為兩大類、六小類。一是面向需要護理的人群:護理型收費養老院,側重於提供專業護理服務,如健康管理、身體護理等;住宅型收費養老院,提供食宿和安全確認服務;集體住宅,以5~9人的少數人為單元,以共同住宅的形式提供護理服務的護理設施。二是面向不太需要護理的人群:健康型收費養老院,僅提供食宿;老年人住宅,包括服務型老年住宅與老年人的出售公寓,服務型老年住宅提供老年住宅租賃及定期看護、生活資訊等服務;面向老年人的出售公寓,主要為無障礙改建的出售公寓。
值得一提的是,為緩解公立機構供不應求的局面,方便社區養老集成化,日本的服務型老年住宅模式應運而生,主要為老年人提供住宅租賃並配套相關護理設施,是日本養老事業發展的特別產物。
日本的服務型老年住宅於2011年開始發展,供給增長較快,從2011年的0.34萬戶增長至2023年的28.5萬戶。2011至2015年服務型老年住宅呈現“井噴”式增長,每年增速為20%及以上;2016年至2021年間,保持中高速增長,增速在4%~10%之間;2022年以來增速趨緩,在2%左右。截至2023年末,日本共有28.5萬戶、8275棟服務性老年住宅。據統計,2019年入住人員中僅有9%是健康老齡人,接近90%的入住者需要護理服務,約80%的入住者超過80歲。從居住費用來看,截至2021年8月末,房租、公益費、服務費(生活諮詢、看護)等合計每月平均入住費用約11萬日元。
從運營及盈利模式來看,服務型老年住宅僅供出租,通過簽訂租房協議入住。一方面,為鼓勵服務型老年住宅的建設,日本在制度上分別從補貼、稅收優惠、長期貸款融資支持、輔助措施等方面為提供“服務型老年住宅”的企業提供政策支持。一是國家對進行建設、改建的經營者直接進行補助。補助標準為建設費的1/10,改建費的1/3,並設有補助上限。二是稅收優惠,新建或取得“服務型老年住宅”時,享受不同程度的固定資產稅、不動產取得稅的減免優惠。三是融資端獲得住宅金融支援機構的融資支持。對於“服務型老年住宅”的建設所需資金,由住宅金融支援機構提供35年或15年長期固定利率的貸款。四是針對入住者的專業網站申請及宣貫。另一方面,“服務型老年住宅”通常會配套相關護理服務,多由長期護理保險制度進行支付,為“服務型老年住宅”提供了較為穩定的現金流收入。
1.2 日本護理事業發展情況
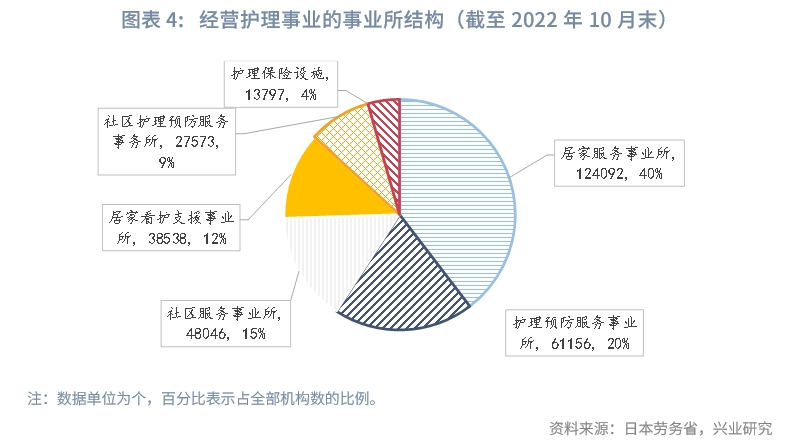
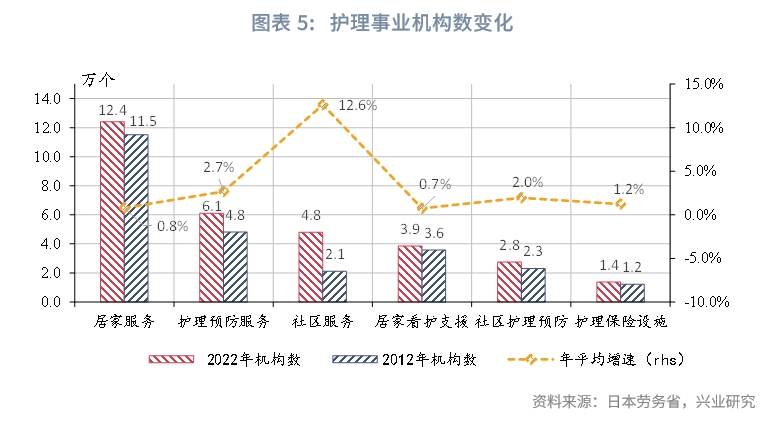
順應三種不同的養老模式,日本護理事業機構發展較為成熟。機構數量上,截至2022年10月,共計31.32萬個機構,十年年均增速2.3%。機構數較多的三大類型為:一是居家服務事業所(12.4萬個;占比40%),其中,機構數較多的是上門護理(3.64萬個)、日常看護(2.46萬個)、上門護理站(1.48萬個)。二是護理預防服務事業所(6.12萬個;占比20%),其中,機構數較多的是護理預防上門護理站(1.44萬個)、護理預防短期入住生活護理(1.13萬個)。三是社區服務事業所(4.80萬家;占比15%),其中機構數較多的是社區日常看護(1.94萬個)、癡呆症對應型社區生活護理(1.41萬個)。
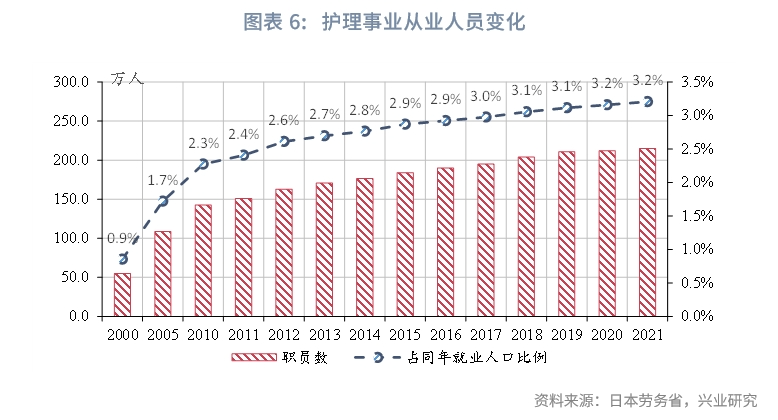
從業人員數量上,呈逐年遞增趨勢。2021年護理事業從業人員規模為214.9萬人,相較長期護理保險制度起始的2000年,從業人員數量增長了3.9倍。從業人員與同期就業人口(口徑說明)的比重也呈上升趨勢,由2000年的0.9%上升至2021年的3.2%,自2017年突破3.0%後,仍保持緩慢上升趨勢。
1.3 日本養老的資金支柱:長期護理保險制度
1.3.1 什麼是長期護理保險制度?
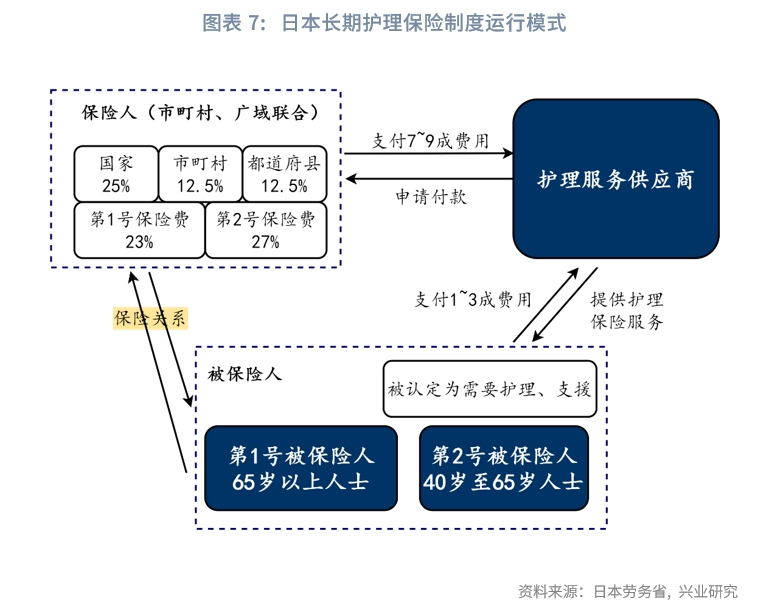
無論是居家養老、社區養老還是機構養老,日本的長期護理保險都是重要的資金來源。長期護理保險是強制性的保險模式,只要被保險人被認定需要護理或支援時,則可獲得護理服務。日本長期護理保險制度以地方政府為保險人,按年齡分為兩類被保險人(第一類為65歲以上,第二類為40-65歲人群)。保險費用通過“政府+個人”的方式按五五比例共同分擔,分別稱為公費與保險費,政府層面以三級政府進一步按2:1:1的比例承擔。具體保險專案包括居家服務(訪問護理、訪問看護、福利設備出租等)、社區及其他服務(小規模多功能住宅護理、定期巡迴看護等)和設施服務(住宿服務、特別養護服務、單日使用設施服務、康復訓練等),分別對應著居家養老、社區養老和機構養老三種模式。
從被保險人類型來看,被保險人按年齡分成兩類,繳納和領取規則有所不同。第一號被保險人為65歲以上人士,每月在養老金中扣除保費;當達到官方認定的需要護理、需要支援的狀態時,便可以領取使用保險。第二號被保險人為40至64歲人士,40歲開始連同醫療保險費一起繳納保費(對於參加健康保險人士來說,原則上單位繳納一半);當滿足護理、需要支援的狀態時,領取保險的個體僅限患有官方劃分的16種特定疾病的人群(如癌症、類風濕關節炎、中老年癡呆症等)。
從費用負擔來看,一是支付階段的保險支付費用負擔。目前第一號被保險人平均每月全額支付6014日元的保險費用(標準金額的全國加權平均值[2]),約為2000年2911日元的2.1倍;第二號被保險人平均每月繳納6216日元,約為2000年2647日元的2.1倍,由單位和個人各負擔50%(個人與單位共同繳納僅限在職參加健康保險人士)或由個人全額付款。第一號被保險人根據收入和納稅狀況,分為九個或十六個繳費階段,比如東京新宿區分為每月1600日元至23680日元16個階段。第二號保險人根據是否為國民健康保險加入者,有不同的計算方式。如果居民加入了國民健康保險,則護理保險費的確定與個人收入、家庭第二號保險者人數、家庭固定資產情況等因素相關;若未參保國民健康保險,則與個人收入、護理保險費率相關。
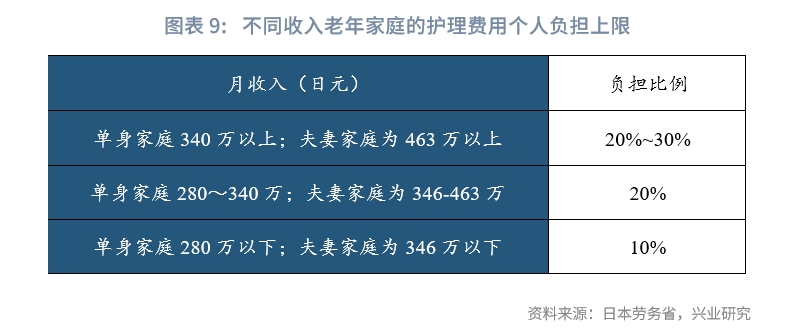
二是使用/領取階段的護理費用支付負擔。負擔比例根據使用者年收入不同而定,承擔10%~30%。其中,高收入人群的負擔比例為三成,並設置月度負擔上限。該階段的主要支付費用為護理服務費用,負擔限額根據收入階段、設施的種類、房間的類型而不同。費用負擔比例按前述比例確定,此外,在使用護理保險設施時,自費部分還包括居住費、伙食費、日常生活費。對於低收入或護理費用超過一定負擔限額的群體,制定了一系列減輕負擔的配套措施,如補充支付特定入住者護理費用、高額護理(預防護理)服務費、高額醫療合併護理(預防護理)服務費等。
根據日本勞務省發佈的《2021年度護理保險事業狀況報告書》,日本需要護理的人數逐年遞增,2021年末達689.6萬人。2021年度保險總收入為11.9萬億日元,總支出為11.5萬億日元,年度結餘在調整國庫支出金額後為1936億日元。

1.3.2 日本長期護理保險的重要性
第一,日本長期護理保險覆蓋率較高,增長較快。由於日本長期護理保險中的第1號被保險人為強制參與,因此高齡人群覆蓋率達99%。從參與人數來看,截至2022年3月末,日本第1號被保險人(65歲以上被保險者)共 3589萬人,享受待遇人數690萬人,與65歲人口比例為19%。第1號被保險人變化與人口結構變化較為一致,近十年平均增長率約為1.6%。
第二,日本長期護理保險資金承擔了老年家庭養老護理支出的主要費用,老年家庭對於長期護理保險的依賴度也較高。從制度安排來看,根據收入界定護理費用負擔比例,個人承擔比例在10%至30%之間,剩下70%至90%的費用則由護理保險財源支出。保險支付費用通常按實際護理費用支付,但會根據需要支持和護理的程度劃分為七個等級,分別規定上下限額,最低限額為每月5.0萬日元,最高可至36.2萬日元,超出部分需要居民自費。每月使用者承擔的費用(不包括購買福利用具的費用、餐費、住宿費等部分)的總和,若超出了上限金額,超出的部分將由護理保險支付(但需向市政府申請付款)。如果家庭同時繳納醫療保險和長期護理保險,則綜合支付費用也會減少。
從老年家庭實際負擔情況來看,在護理保險制度下,2020年,實際自付比率(用戶負擔額/支付費用額)約為7.4%,2021年老人平均負擔支付費用約占老齡家庭平均收入的9.6%(假設老齡家庭含2個老人)。根據日本勞務省2023年發佈的《關於福利和負擔》的報告,2021年平均每戶老齡人家庭收入為332.9萬日元,其中,62.3%(約207.4萬日元)是公共養老金收入,21.5%(約71.7萬日元)是工作收入,6.9%(約22.9萬日元)是財產收入,8.7%(約28.8萬日元)是匯款、企業養老金、個人養老金和其他收入。在需要長期護理的情況下,每一個使用者年均費用約為210萬日元,在參加護理保險的情況下,個人平均僅需額外支付16萬日元,若老年家庭包含兩個老人,護理支出費用占家庭收入比例不足10%。
第三,長期護理保險制度是護理事業經營主體的重要財源。日本護理事業的經營主體具有較為穩定的收益,主要源於日本長期護理保險對其收入的支撐。2021年全體護理主體的收支差額率為4.7%,收益相對穩定,且大多數主體的護理保險費收入占全部收入的比例在75%以上。
從經營情況來看,護理事業主體類型較多,各類主體的經營收支狀況不一。日本護理事業主體經營情況通常用收支差額率來表示,即收支差額率=(護理服務的收入額-護理服務的支出額)/護理服務的收入額。根據日本勞務省披露的數據,2021年全部護理事業主體的收入費用約為10.7億日元,不含特別損益的收支差額率[3]為4.7%。其中,日常看護與上門看護的收益能力較好,收支差額率為5.1%,而特別護理與老人保健設施的收益能力相對較弱,收支差額率為1.9%。
從收入構成及數據來看,長期護理保險支付的護理費為主要收入來源,即使經營狀況有所差異,其護理費收入占全部收入的比例多在75%以上。護理經營主體的收入主要包含護理事業收入與借款補助金收入,其中,護理經營收入又包含護理費收入、護理保險以外的服務使用費收入、政府補助金收入、其他核定收入。我們按收支差額率大小分別選取幾個有代表性的護理經營主體進行舉例說明。老年護理設施方面,護理醫療院的收支差額率較高,2021年收支差額率約為5.2%,月均全部收入3196萬日元,護理費收入2802萬日元,護理費收入占全部收入的比例約為87.7%;護理老人福利設施收支差額率相對偏低,2021年收支差額率約為1.2%,月均全部收入2763.5萬日元,護理費收入2152.7萬日元,護理費收入占全部收入的比例約為77.9%。居家服務方面,上門護理的收支差額率較高,2021年收支差額率約為7.2%,月均全部收入290.0萬日元,護理費收入287.4萬日元,護理費收入占全部收入的比例約為99.1%;日常看護收支差額率相對偏低,2021年收支差額率約為0.7%,月均全部收入554.3萬日元,護理費收入519.4萬日元,護理費收入占全部收入的比例約為93.7%。社區服務方面,定期巡診、隨時對應型上門護理的收支差額率較高,2021年收支差額率約為8.1%,月均全部收入549.3萬日元,護理費收入538.5萬日元,護理費收入占全部收入的比例約為98.0%;社區護理老人福利設施收支差額率相對偏低,2021年收支差額率約為1.1%,月均全部收入1120.1萬日元,護理費收入862.0萬日元,護理費收入占全部收入的比例約為77.0%。[4]
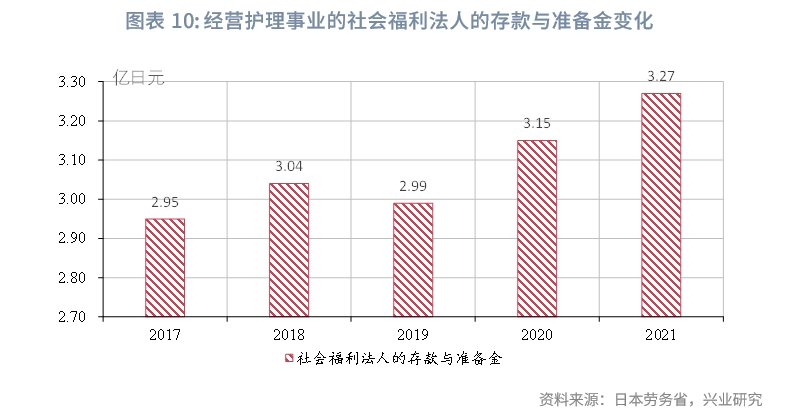
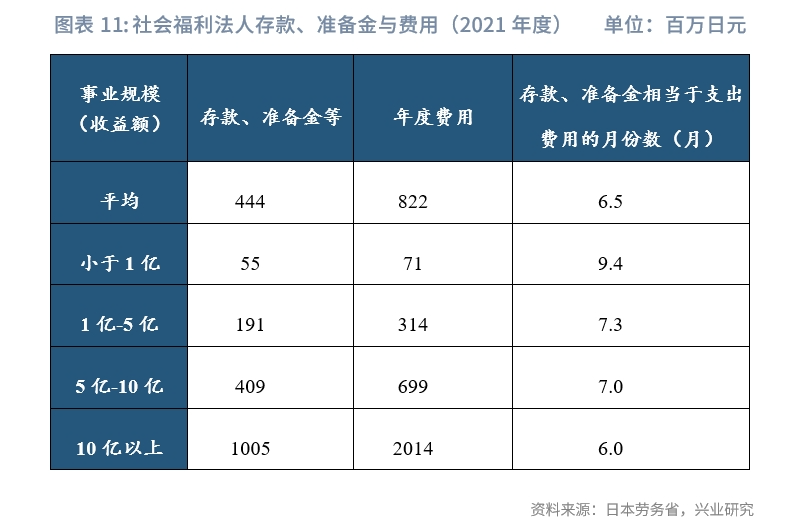
從經營主體現金流情況來看,可靈活使用的準備金規模較為充足。以主要經營護理事業的社會福利法人[5]為例,2021年,全部法人的年平均存款與準備金規模約為4.44億日元,年平均支出費用約8.22億日元,存款與準備金規模可以覆蓋約6.5個月的費用。近年來社會福利法人的平均存款、準備金水準呈波動性上升趨勢,由2017年的2.95億元上升至2021年的3.27億日元。
二、我國養老模式
2.1 我國的三類養老模式
我國的養老模式是以居家養老為主,機構養老為輔,社區養老為補充的格局。
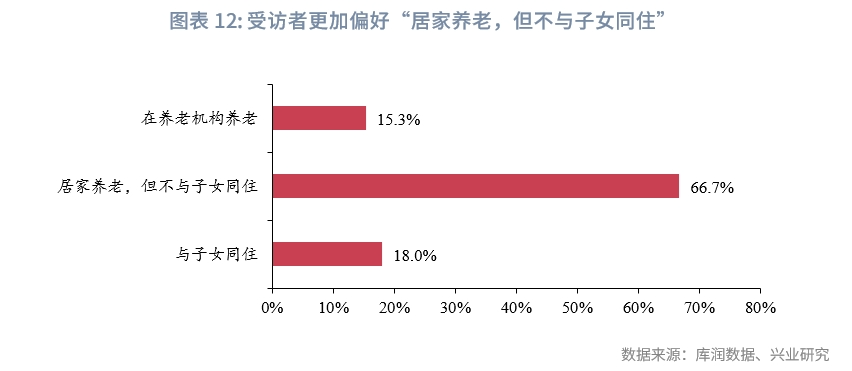
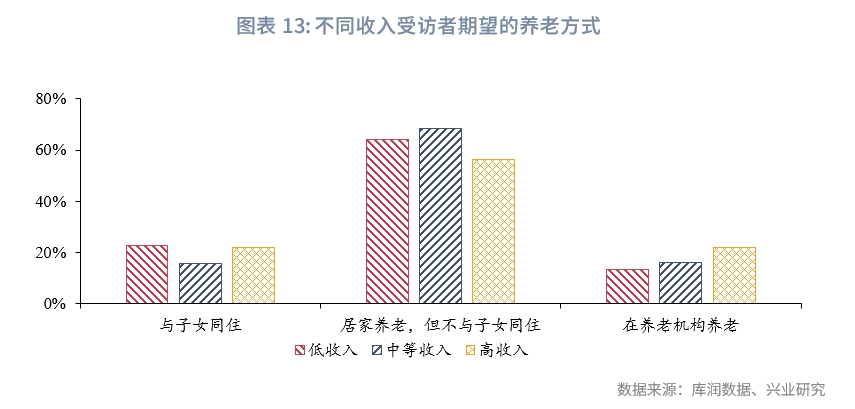
2015年第四次中國城鄉老年人口生活狀況抽樣調查數據顯示,95.6%老年人的主要照料者為家人,2.8%老年人的主要照料者為保姆、小時工等家政人員,二者比例相加高達98.4%,這意味著居家養老是中國絕大多數老年人的選擇。根據中國老齡產業協會組織撰寫的《中國居家養老產業發展白皮書(2021-2022)》調研統計,截至2021年底,我國入住養老機構的老年人不足老年人口總量的1%。[6]根據興業研究2024年委託開展的調查,受訪者最期望的養老方式為“居家養老,但不與子女同住”,占比達66.7%;其次是“與子女同住”,占比為18%;“在養老機構養老”占比最低,為15.3%。其中,高收入受訪者希望“在機構養老”的占比相對較高,達21.8%;中等收入受訪者更加“居家養老,但不與子女同住”占比相對較高,達68.3%;低收入受訪者希望“與子女同住”占比達22.8%。
居家養老方面,我國居家養老需求大,但居家養老服務、設施供給、養老資金支持不足,現役一代壓力較大。我國多數老年人主要靠家庭成員照顧,但相較日本,居家養老的硬體設施及服務機構不足,且居家養老的護理資金來源主要為自身養老金、醫療保險以及家庭成員資助。隨著生育率的下降,居家養老的人力成本上升,由此現役一代的壓力也有所上升。機構養老方面,機構養老也是我國重要的養老模式之一,但養老市場呈現出床位“一半空置”與“一床難求”並存的兩極分化現象。[7]這體現出老年人支付能力偏低與養老院運營成本較高之間的矛盾。截至 2022 年末,全國共有各類養老機構和設施38.7萬個,養老床位合計 829.4 萬張。其中,註冊登記的養老機構4.1萬個,比上年增長 1.6%,床位 518.3萬張,比上年增長2.9%。
社區養老方面,我國起步較晚,社區服務及機構的供給並不多,但其投入在逐步加強。國家衛健委等部門於2022年7月聯合印發《關於進一步推動醫養結合發展的指導意見》(國衛老齡發〔2022〕25號),大力加強居家社區服務和推動機構深入開展醫養結合服務。截至 2022 年末,社區養老服務機構和設施 34.7 萬個,床位311.1 萬張;其中,城市社區養老服務機構和設施 11.5 萬個,農村社區養老服務機構和設施 23.2 萬個。
2.2 我國的長期護理保險制度
長期護理保險制度,是指以長期處於失能狀態的參保人群為保障對象,重點保障重度失能人員基本生活照料和與基本生活密切相關的醫療護理等所需費用的制度,被稱作除養老、失業、工傷、生育和醫療這“五險”之外的“第六險”。[8]
我國長期護理保險制度處於初始階段,試點地區涵蓋25個省市共49個市/區。2016年,我國開始推行長期護理保險試點,以長期處於失能狀態的參保人群為保障對象,重點解決重度失能人員基本生活照料和與基本生活密切相關的醫療護理等所需費用。[9]2020年試點擴大,明確資金籌集以單位和個人繳費為主,基金支付水準總體控制在70%左右。[10]2024年政府工作報告中,首次把“試點”二字去掉,正式提出“推進建立長期護理保險制度”。[11]
從覆蓋率水準及機構情況來看,目前我國長期護理保險覆蓋率、機構數、從業人員相對偏低,也意味著有較大的發展空間。人口覆蓋率方面,2022年,全國49個試點城市中參加長期護理保險人數共16990.2萬人,占全國總人口比例約12.0%。護理服務機構與從業人員方面,長期護理保險定點服務機構 7679個,護理服務人員33.1萬人,而當前我國失能人口(一級、二級、三級失能)為10600萬人,約為長護險護理服務人員的320倍[12]。
從被保險人人群來看,根據國家醫保局、財政部於2020年9月聯合印發的《關於擴大長期護理保險制度試點的指導意見》(醫保發〔2020〕37號,以下簡稱“《試點指導意見》”)。被保險人群範圍方面,我國試點階段從職工基本醫療保險參保人群起步。享受待遇方面,我國重點解決重度失能人員基本護理保障需求,優先保障符合條件的失能老年人、重度殘疾人。具體來看,根據《試點指導意見》規定:“經醫療機構或康復機構規範診療、失能狀態持續6個月以上,經申請通過評估認定的失能參保人員,可按規定享受相關待遇;根據護理等級、服務提供方式等不同實行差別化待遇保障政策,鼓勵使用居家和社區護理服務。”其中,喪失生活自理能力的老人被稱為“失能老人”。按照國際通行的6項評判指標:吃飯、穿衣、上下床、上廁所、室內走動、洗澡,一到兩項做不了的定義為輕度失能,三到四項做不了的定義為中度失能,五到六項做不了的定義為重度失能。[13]一般來說,我國符合長期護理保險待遇享受條件的參保人員,可選擇在養老、康復機構接受護理或居家護理。選擇居家護理的,可由親屬或保姆提供基礎護理服務,由定點護理機構上門提供專業護理服務。[14]
從籌資模式來看,通常由個人、單位、醫保、財政補助為主要資金來源,但目前未形成全國統一的長期護理保險籌資模式,各地區差異較大。根據《試點指導意見》:“籌資以單位和個人繳費為主,單位和個人繳費原則上按同比例分擔,其中單位繳費基數為職工工資總額,起步階段可從其繳納的職工基本醫療保險費中劃出,不增加單位負擔;個人繳費基數為本人工資收入,可由其職工基本醫療保險個人帳戶代扣代繳。”
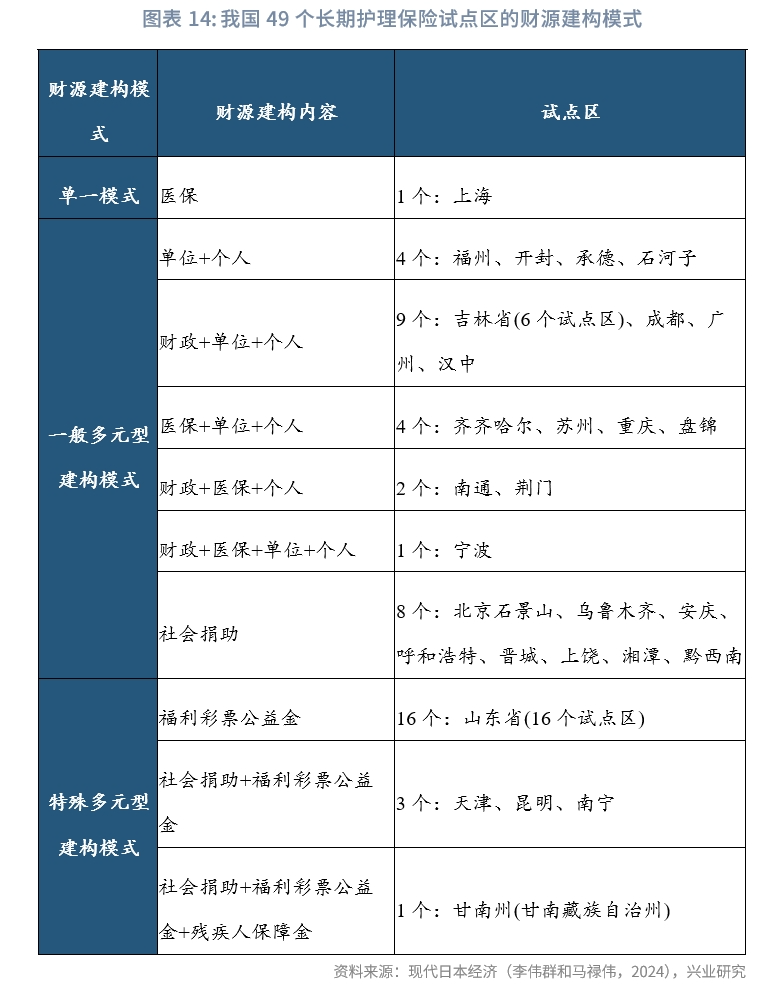
當前試點情況籌資模式不一,根據全國49個試點城市公佈政策,醫保基金成為眾多試點城市的重要資金來源。按不同資金供給主體的不同組合和比例,目前主要分為三種模式:單一模式分為醫保/個人出資,1個試點城市採取單一模式;多元模式主要分為個人、單位、醫保、財政補助中至少三類出資主體的組合模式,28個試點城市採取上述模式;特殊多元型財源建構模式,即在一般多元型財源建構模式的基礎上所積極探索特殊財源的財源建構模式,共有20個試點城市採取上述模式。(李偉群、馬祿偉,2024)
籌資額度的確定上,主要採用定額籌資、比例籌資以及混合籌資三種方式。定額籌資主要指參保人每年繳納固定金額的方式,大多數城市在50至100元。比例籌資主要指以基本醫療保險年繳費或職工工資總額等為基數、比例在0.1%至0.4%的方式。混合籌資主要指城鎮職工、城鄉職工分別採用比例和定額的方式。
從支付機制及負擔比例來看,目前享受待遇人群要求較高,享受待遇對象的範圍較小。一般經醫療機構或康復機構規範診療、失能狀態持續6個月以上,經申請通過評估認定的失能參保人員,可按規定享受相關待遇。根據護理等級、服務提供方式等不同實行差別化待遇保障政策,鼓勵使用居家和社區護理服務。對符合規定的護理服務費用,基金支付水準總體控制在70%左右(即自付比例達30%)。[15]
三、中日養老模式對比
3.1 中日養老模式對比
第一,居家養老都是中日養老的主要模式,但日本居家養老的配套制度更加成熟。資金方面,日本受益於成熟的長期護理保險制度,居家護理的資金投入更加充足;而中國長期護理險處於發展初期,目前主要依賴家庭養老。配套服務方面,截至2022年10月,日本護理事業機構中40%是居家服務事業所,其業務類型包括上門護理(3.64萬個)、日常看護(2.46萬個)和上門護理站(1.48萬個)等。
第二,日本養老地產發展較早,發展期間其配套的法律及設施逐步完善、成熟。從發展背景來看,日本養老地產的發展源於人口老齡化的加速,少子化加大了居家養老難度,與我國未來面臨的情況較為相似。從法律配套來看,日本的法律法規制度逐步完善。2001年,日本頒佈了《老年人穩定住房保障法》,建立了老年人租賃住房登記制度,並針對服務型老年住宅的業務開展、監管說明、融資借貸等進行了詳細規定。2011年,該法進一步明確了服務型老年住宅的房間大小、服務要求等內容。設施配套上,基於日本自然災害較多的國情,加上存量住宅大多沒達到抗震和節能標準的現狀,服務型老年住宅在房屋設計加入了溫度和安全性的考慮;同時,受益於成熟的護理事業,80%的服務型老年住宅配備一個或多個診所、救助站和日間服務中心等。
隨著我國老齡人口逐步增加,養老地產也逐步發展。2023年,我國出臺《關於推進基本養老服務體系建設的意見》,強調提高基本養老服務供給能力和可及化便利化水準。
3.2 中日長期護理保險對比
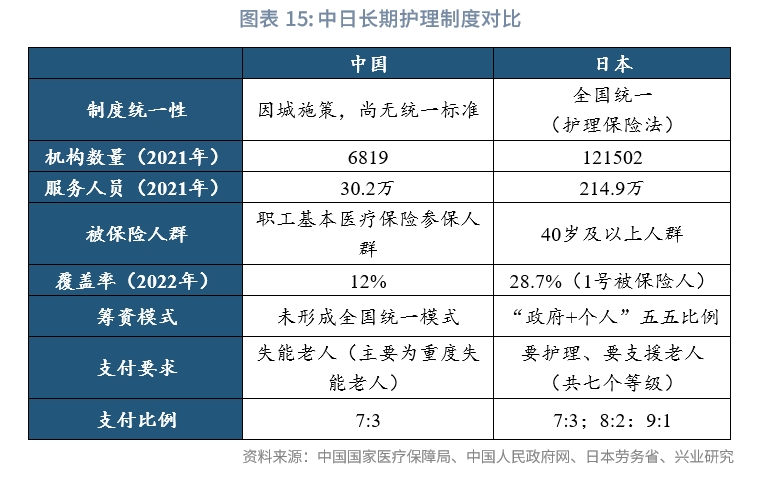
第一,從長期護理保險制度及護理事業發展來看,我國相較於日本仍處於起步階段。制度統一性方面,日本由專門的《護理保險法》下形成全國統一的模式,包括保險待遇,如認證要求和具體福利;籌資模式,明確國家、地方政府和個人繳納比例;從業規範,如註冊標準、經營守則等。我國目前的長期護理保險在試點階段,“一城一策”的特點比較突出,地區之間有一定差異。服務機構及人員供給方面,我國在機構數、從業人員等方面遠低於日本水準,從業人員與服務機構的配給情況略低於日本,發展空間較大。截至2021年,我國長期護理保險定點服務機構6819個,與65歲以上老齡人口的比例約為0.0034%,即平均每萬人使用0.34個;日本居家服務機構121502個[16],與65歲以上老齡人口的比例約0.3358%,即每萬人使用33.58個。我國護理服務人員30.2萬人,享受長期護理保險待遇人數108.7萬人,平均1個職員照顧3.6個待護理人士;日本護理職員數達214.9萬人,需要護理人數688萬人,平均每1個職員照顧3.2個待護理人士。
第二,從被保險人群來看,制度上被保險人群範圍和實際被保險人群覆蓋率皆低於日本水準。被保險人範圍方面,中國為職工基本醫療保險參保人群,主要為在職職工,個體工商戶和靈活就業人群可選擇參加,2020年全國職工基本醫療保險的參保人數為3.45萬人,占總人口比重為24%;日本則為40歲及以上人群,40歲以上人口數據不可得,但2020年45歲以上占總人口比重已達到55.5%[17]。人口覆蓋率方面,2022年,我國參與覆蓋率約為12.0%,日本約為28.7%(一號被保險人,即65歲以上人群,如果考慮二號被保險人則覆蓋率更高)。
第三,從籌資模式來看,日本籌資主體負擔較為均衡,我國目前尚未形成全國統一的籌資模式。目前49個試點城市中,具有較強的地方特色,籌資模式多元。多元籌資模式下,負擔主體主要為個人、單位、財政補助和醫保。日本不同主體的負擔較為均衡,負擔主體包括為國家出資25%、都道府縣12.5%、市町村12.5%、第一號保險費23%、第二號保險費27%。
第四,從支付方式來看,我國享受待遇人群要求更嚴格,實際享受待遇人數偏低,個人支付承擔比例較高。支付條件要求方面,我國獲得支付的對象為喪失生活自理能力的老人,大致分為三類:輕度失能、中度失能、重度失能。經醫療機構或康復機構認定的失能參保人員,根據護理等級、服務提供方式等不同實行差別化待遇保障政策。日本針對不同年齡人群採取不同的護理認定要求,對於65歲以上人群,分為七個等級,由相關部門和主治醫生認定達到政府需要護理、需要支援的狀態。其中,最嚴重的狀態為“要護理5”,即沒有護理完全無法生活人群;最輕微的需護理狀態為“要支援1”,即針對可以基本生活活動、但有惡化傾向的老年人。對於40至64歲人群,要求患有16種政府限定的病症。實際享受待遇方面,我國享受待遇人數120.8萬人,占被保險人人數的0.7%;日本約為被保險人數的19.2%。支付負擔方面,對於符合規定的護理服務費用,基金與個人的支付比例約為7:3;日本根據收入水準的不同個人支付比例在10%~30%。
四、日本養老模式鏡鑒
日本的養老模式較為成熟,對我國有較大的借鑒意義。
第一,日本長期護理保險在日本養老體系中發揮著至關重要的作用,其覆蓋率高,是日本老年人護理支出的重要來源,也是日本護理事業機構盈利的重要支撐,而我國的長期護理保險尚處於發展初期,需要加快推廣。一是日本長護險提供豐富的護理服務,覆蓋率極高。其護理服務涵蓋居家上門、護理設施和社區服務多個方面,具體包含三大類、九小類,強制參與機制下2022年的高齡(65歲以上人口)覆蓋率達99%。二是長護險有助於減輕公共財政的資金壓力。一方面,長期護理保險制度中約50%的保險費用由被保險人承擔,在財力上能夠減輕護理服務方面的養老金壓力。另一方面,在使用護理服務時,仍需根據不同情況承擔10%-30%的個人負擔部分。三是長護險資金是老年家庭養老護理支出的主要費用來源。制度上70%-90%的護理費用由護理保險財源支出,2020年的實際自付比率(用戶負擔額/支付費用額)約為7.4%,2021年老年人平均負擔支付費用僅為老齡家庭平均收入的9.6%(假設老齡家庭含2個老人)。四是長護險是護理經營主體運轉的資金保障。日本護理事業的經營主體具有較為穩定的收益,2021年全體護理主體的收支差額率為4.7%,且大多數主體的護理保險費收入占全部收入的比例在75%以上。在長護險的保障下,可靈活使用的累計資金規模較為充足,2021年的存款與準備金規模可以覆蓋約6.5個月的支付費用。
第二,日本的養老機構類型豐富、數量眾多,較好地適應了老年社會的需求,我國的養老機構數量與類型有待進一步豐富。
養老機構方面,日本養老機構主要指收費養老院,為老年人提供住宿、日常照料護理或其他日常生活上必要服務的便利機構,還包括為老年人提供日常生活服務的服務型老年住宅。基於數據披露口徑,日本養老機構數量為養護老人院、低價養老院、老人福利中心、收費養老院(服務性老年住宅以外)、收費養老院(帶服務的面向老年人的住宅)合計值。2022年日本65歲以上老年人養老機構設施數量平均7.9個/萬人。中國養老機構主要指依法辦理登記,為老年人提供全日集中住宿和照料護理服務,床位數在10張以上的機構,2022年65歲以上老年人養老機構設施數量約2.0個/萬人。
社區養老服務設施方面,中國主要包括社區內為老年人提供生活照料、康復護理、文體娛樂、精神慰藉、日間照料床位、短期托養、緊急救援等養老服務的設施,2022年65歲以上老年人養老設施數量16.5個/萬人。日本社區養老服務主要包括社區服務事業所和社區服務預防事業所,2022年65歲以上老年人養老服務設施數量平均86.4個/萬人。
第三,日本的服務型老年住宅方便社區養老集成化,或可以成為存量住宅改造的方向之一。為方便社區養老集成化,日本的服務型老年住宅模式應運而生,是日本養老事業發展的特別產物。一方面,日本服務型老年住宅吸引社會資本廣泛參與,主要收入類型為房租、服務費等,並配套補貼、稅收優惠、長期貸款融資支持等政策支持,有助於緩解公立養老機構供不應求的狀況。日本的服務型老年住宅是“養老地產”的形式之一,屬於租賃住宅,其供給增長較快,從2011年的0.34萬戶增長至2023年的28.5萬戶。另一方面,服務型老年住宅與護理事業的發展相輔相成。服務型老年住宅通常會配套相關護理服務,而其服務則由長期護理保險制度進行支付,為“服務型老年住宅”提供了較為穩定的現金流收入。據統計,2019年入住人員中僅有9%是健康老齡人,接近90%的入住者需要護理服務。
參考文獻:
[1] 司馬蕾,井高佑紀.日本社區養老服務與設施發展歷程探索及啟示[J].住宅科技,2024,44(02):38-44.
[2] 李偉群,馬祿偉.日本介護保險財源建構模式的最新研究及啟示[J].現代日本經濟,2024,43(02):26-40.
[3]劉子晗.長期護理保險籌資模式現狀及國際經驗[J].中國保險,2024,(05):11-15.
[4] 陳平,陳若思.日本居家養老服務模式建設經驗及啟示[J].社會政策研究,2023(03):50-63.
[5] 馬振濤,趙翀,邱欣欣.養老金融及養老服務體系建設的國際比較:基於美日德三國經驗[J].保險理論與實踐,2023(08):119-136.
[6] 張譯文.日本第三支柱養老金稅收政策經驗與借鑒[J].稅務研究,2023(8):95-101.
[7] 單娟.中日養老地產業的比較研究[J].亞太經濟,2016(04):90-95.
感謝實習生黃曉彤對本文貢獻。
注:
[1]注:由於長期護理保險是強制性保險,覆蓋率高(約占日本65歲以上老齡人口的99%);此處使用長期護理保險被保險人的居家養老覆蓋率,近似替代日本老齡人口居家養老覆蓋率。
[2] 注:標準金額的全國加權平均值,是指全國第一號被保險人所需的護理服務費用除以65歲以上人數計算得出的金額。
[3] 注:該收支差額率為不含特別損益的收支差額率,特別損益主要是地方事業所與本部事業所之間的收支往來。因此,為體現各主體實際經營狀況,不含特別損益的收支差額率更能體現經營狀況。
[4] 注:數據來源於日本勞務省《2023年度護理事業管理調查結果》,統計採用分層抽樣的方法,從1/1到1/20的比例進行抽樣,對應統計結果主要為樣本平均值。
[5] 社會福利法人,指以從事社會福祉事業為目的,依據《社會福祉法》規定設立的法人。
[6] 資料來源:國家發改委,《關愛2.8億老人 守護“最美夕陽紅”》(2023-06-02)【2024-06-24】,https://www.ndrc.gov.cn/wsdwhfz/202306/t20230602_1357179_ext.html
[7] 資料來源:人民網,《“一半空置”與“一床難求”並存,養老機構為何差距如此大?》(2020-10-24)【2024-06-24】https://www.ndrc.gov.cn/wsdwhfz/202306/t20230602_1357179_ext.html
[8] 資料來源:浙江省人民政府,《長期護理保險已覆蓋1.45億人 人均報銷水準每年約1.6萬元》(2022-10-26)【2024-07-11】,https://www.zj.gov.cn/art/2022/10/26/art_1229501098_59899562.html
[9] 資料來源:人民政府網,《人力資源社會保障部辦公廳關於開展長期護理保險制度試點的指導意見》(2016-07-08)【2024-06-25】,https://www.gov.cn/xinwen/2016-07/08/content_5089283.htm
[10] 資料來源:人民政府網,《國家醫保局 財政部關於擴大長期護理保險制度試點的指導意見》(2020-09-10)【2024-06-25】,https://www.gov.cn/zhengce/zhengceku/2020-11/05/content_5557630.htm
[11] 資料來源:人民網,《政府工作報告》(2024-03-12)【2024-07-05】,https://www.gov.cn/yaowen/liebiao/202403/content_6939153.htm
[12] 數據來源:新浪財經,《中國老年失能人口規模和經濟負擔——中國老年健康報告(2024)》(2024-04-30)【2024-07-15】,https://finance.sina.com.cn/hy/hyjz/2024-04-30/doc-inatrchx0495710.shtml
[13] 資料來源:浙江人民政府,《長期護理保險已覆蓋1.45億人 人均報銷水準每年約1.6萬元》(2022-10-26)【2024-07-10】https://www.zj.gov.cn/art/2022/10/26/art_1229501098_59899562.html
[14] 資料來源:浙江人民政府,《長期護理保險已覆蓋1.45億人 人均報銷水準每年約1.6萬元》(2022-10-26)【2024-07-10】https://www.zj.gov.cn/art/2022/10/26/art_1229501098_59899562.html
[15]資料來源:人民政府網,《國家醫保局 財政部關於擴大長期護理保險制度試點的指導意見》(2020-09-10)【2024-07-10】https://www.gov.cn/zhengce/zhengceku/2020-11/05/content_5557630.htm
[16] 注:此處口徑為居家服務事業所(居宅サービス事業所),資料來源日本勞務省《2022年護理服務機構/企業調查概覽》。
[17] 由於缺乏日本40-44歲具體人口數據,此處使用45歲以上人群占總人口比重進行比較。
★
點擊圖片購買 “興業研究系列叢書”
★


































































請先 登錄後發表評論 ~